Réforme tarifaire des établissements et services pour personnes handicapées (SERAFIN-PH)
L’objectif du projet SERAFIN-PH (services et établissements : réforme pour une adéquation des financements aux parcours des personnes handicapées) est de proposer un nouveau dispositif d’allocation de ressources aux services et établissements médico-sociaux qui accompagnent les personnes en situation de handicap. La Direction générale de la cohésion sociale (DGCS) et la CNSA conduisent, depuis fin 2014, les travaux nécessaires à cette réforme.
Qu’est-ce que la réforme SERAFIN-PH ?
La réforme SERAFIN-PH doit permettre d’assurer un financement plus juste et équitable des 12 000 établissements et services médico-sociaux (ESMS), accompagnant près de 500 000 personnes en situation de handicap. Cette réforme incitera également les établissements à transformer leur offre pour proposer des solutions toujours adaptées aux besoins de leurs publics. Elle se déroule sur plusieurs années.
Les objectifs de la réforme
Malgré un effort important des pouvoirs publics et les évolutions sociétales, les modalités d’accueil et d’accompagnement des personnes en situation de handicap en France ne sont pas toujours adaptées à leurs attentes et à leurs besoins. L'allocation de ressources aux établissements et services est quant à elle considérée comme inéquitable, car reposant sur des dotations historiques, sans qu’il soit possible de l’objectiver au regard des caractéristiques des personnes et des établissements et services.
Depuis 2014, en s’appuyant sur les conclusions des rapports de l’Inspection générale des affaires sociales (rapports Vachey-Jeannet, publiés en 2013), un long travail de réflexion est engagé avec les acteurs concernés pour concevoir une manière de financer l’offre qui réponde à ces enjeux.
La réforme a 3 objectifs :
- Objectif 1 : Attribuer des budgets équitables aux établissements et services en faisant le lien entre le budget attribué, les caractéristiques des personnes et les modalités d’accompagnement des établissements et services médico-sociaux, pour permettre de répondre aux besoins des personnes accompagnées ;
- Objectif 2 : Faciliter et soutenir les parcours de vie des personnes handicapées en soutenant la transformation de l’offre médico-sociale ;
- Objectif 3 : Rendre la réforme lisible, de manière à ce qu’elle soit comprise par tous.
Les étapes du projet de réforme
La construction du nouveau modèle de financement repose ainsi sur une feuille de route en trois étapes :
- une première phase dédiée à la construction des outils qui permettront une allocation de ressources rénovée (2015-2017) ; cette phase se poursuit sur le volet de l’amélioration de la connaissance des coûts actuels ;
- une deuxième phase visant à définir et à choisir le nouveau modèle de tarification en intégrant une phase de simulation des impacts financiers (la 2e phase a débuté en 2018) ;
- et une troisième phase de déploiement des nouvelles modalités de financement.
Ces travaux doivent permettre une allocation de ressources aux ESMS accompagnant des personnes handicapées équitable, dont les processus sont simplifiés et lisibles et qui favorise des parcours de vie sans rupture pour les personnes.
Phase 1 - Les enquêtes et études de coûts
Les travaux sur la connaissance des coûts sont indispensables à la construction du nouveau modèle tarifaire des établissements et services.
En 2016 et 2017, la CNSA a réalisé en lien avec l’ATIH (Agence technique d’information sur l’hospitalisation) deux enquêtes de coûts :
- La première a été réalisée sur la base de la nomenclature des prestations. Elle a mobilisé 120 établissements et services médico-sociaux (100 hébergements pour enfants, 20 hébergements pour adultes). Elle constituait une étape d’observation nécessaire et préalable à toute réflexion sur l’évolution du mode de financement en permettant d’observer les coûts actuels des prestations (au-delà du coût général à la place). Elle a également permis d’éprouver la validité de la nomenclature des prestations SERAFIN-PH. La synthèse des éléments saillants de cette première enquête est disponible sur le site de l'ATIH ;
- La seconde enquête de coûts (pdf, 836.69 Ko) a été menée auprès de 207 établissements et services médico-sociaux sur l’ensemble du périmètre SERAFIN-PH.
L'enquête « Repères » (zip, 3.3 Mo) a été conduite auprès de 158 établissements et services médico-sociaux volontaires en 2017.
Il s'agit d'une enquête qualitative fondée sur 550 situations réelles d’accompagnement, qui vise à faire émerger des facteurs ayant un impact sur les coûts d’accompagnement déclarés par les établissements et services médico-sociaux et générateurs de surcoûts, ou de moindres coûts, par rapport à des accompagnements plus communs.
L’analyse des structures et des situations individuelles a permis d’identifier des éléments susceptibles de constituer des « repères » de charge en accompagnement. Ils concernent notamment l’environnement des structures (isolement géographique…), le transport des personnes et des caractéristiques individuelles (parcours, environnement, besoins…).
Ce travail est la première étape d’une réflexion sur le lien entre les besoins et les prestations et constitue un socle de documentation pour identifier des « marqueurs de charge d’accompagnement » à intégrer dans les études nationales de coûts.
Les études nationales de coûts (ENC) complètent et enrichissent les deux enquêtes de coûts conduites sur l’activité des années 2015 et 2016.
Elles s’appuient sur la comptabilité analytique d’un échantillon d'environ 300 établissements et services médico-sociaux et sur le recueil de données individuelles relatives aux personnes accompagnées (lors de deux coupes de 15 jours sur une année). Par exemple, l’étude nationale de coûts 2018 a mobilisé 270 structures et permis de recueillir les données d’activité nécessaires à l’accompagnement de 31 000 personnes handicapées.
Les données collectées concernent notamment les déficiences, l’état de santé, le parcours et l’environnement des personnes. Le choix de ces données individuelles résulte de l’étude de 550 situations individuelles (enquête « Repères »).
Ces études nationales de coûts ont pour objectifs :
- d’identifier les facteurs explicatifs de la variabilité des coûts des accompagnements,
- de fournir des éléments d’analyse et de réflexion pour la constitution d’un nouveau modèle de financement des établissements et services médico-sociaux.
Ces études médico-économiques prennent du temps. Ce temps est nécessaire à la compréhension fine des coûts actuels des établissements et services médico-sociaux du champ du handicap. La méthodologie utilisée, notamment dans les ENC, est exigeante, tant pour les établissements et services médico-sociaux participants que pour l’exploitation des données. Cette phase de connaissance et d’objectivation des coûts se situe bien dans la partie exploratoire du projet et ne préjuge pas de ce qui sera demandé « en routine » aux établissements et services médico-sociaux pour qu’ils soient tarifés dans le cadre du nouveau modèle de financement.
Phase 2 - Les travaux sur le modèle de financement
Les travaux visant à proposer des scénarios de « modèles de financement » dans le cadre de la réforme SERAFIN-PH ont débuté au second semestre 2018, soit au lancement de la seconde phase du projet.
Un comité technique ad hoc, composé de membres volontaires du groupe technique national, a expertisé les modèles de financement possibles pour les établissements et services médico-sociaux relevant du périmètre du projet SERAFIN-PH.
Les travaux conduits par ce comité technique national ont été complétés par des rencontres régionales, entre l’équipe projet SERAFIN-PH, les autorités de tarifications (agences régionales de santé et conseils départementaux) et certains établissements et services médico-sociaux. Ces journées ont également permis d’échanger avec des personnes en situation de handicap. Elles ont permis de rencontrer l’ensemble des agences régionales de santé et plus de 95% des conseils départementaux.
Les travaux ont été synthétisés dans le rapport « premières propositions de modèles de financements (pdf, 1.47 Mo) » présenté au comité stratégique de la réforme. Ce comité stratégique a rendu des premiers arbitrages sur ces modèles de financement.
Ainsi, le scénario visant à financer les établissements et services médico-sociaux ou d’autres opérateurs sur la base uniquement d’une activation d’un droit de tirage défini par personne a été écarté. Il n’offrait pas en effet les garanties nécessaires en termes d’équité, de qualité et de cohérence des accompagnements délivrés. Il a été demandé d’approfondir les autres modèles de financement.
Le projet SERAFIN-PH a pu être présenté à des groupes de personnes en situation de handicap, avec l’aide d’une personne elle-même en situation de handicap, salariée par la CNSA pour faciliter les présentations du projet et sa compréhension.
Les scénarios de modèles tarifaires ont été traduits en facile à lire et à comprendre afin que les personnes en situation de handicap puissent participer aux travaux de réflexion sur les modèles de financement, notamment en 2019. Ainsi, le rapport « premières propositions sur des modèles de financement possibles dans le cadre de la réforme tarifaire SERAFIN-PH. (pdf, 1.47 Mo) » comprend des verbatims de personnes en situation de handicap rencontrées dans le cadre de ces réflexions.
La structuration du futur modèle de financement
En 2019, il est arbitré que le futur modèle de financement reposera sur :
- un budget dit « socle », emportant une stabilité a priori sur la durée du contrat pluriannuel d’objectifs et de moyens (CPOM), dès lors qu’il n’y a pas de modification des caractéristiques de l’ESMS en termes de nombre de places par modalité d’accueil et déficiences, et dont le montant varie d’un ESMS à l’autre ;
- et un budget dit « variable » pouvant être constitué :
- d’une majoration valorisant la complexité des situations accompagnées, définie à partir des caractéristiques des personnes accompagnées ;
- de financements complémentaires incluant le cas échéant des éléments liés à la qualité.
Cette part variable du budget pourrait être réévaluée plus fréquemment.
À noter
La question du droit personnalisé à prestation (DPP) a été soulevée à l’occasion du comité stratégique de 2022. Elle a été considérée comme un sujet dépassant le périmètre de la réforme SERAFIN-PH et devant être traité en articulation avec l’ensemble des dispositifs existants.
La structure du modèle était précisée, mais les déterminants permettant de calculer le socle et les majorants restaient à bâtir.
Les années 2021-2022 ont permis de poursuivre les travaux relatifs à la structuration du futur modèle tarifaire en précisant certains aspects, comme l’harmonisation du suivi d’activité des ESMS, le financement à la qualité et la question du parcours des personnes. Une expérimentation d’envergure a été conduite courant 2022, sur un panel de 1 253 ESMS du périmètre de la réforme afin de :
- recueillir des données complémentaires nécessaires à la suite des travaux, notamment celles relatives au fonctionnement en dispositif (ou en mode parcours) ;
- de disposer de données à la personne plus détaillées pour approfondir le travail sur la part variable.
Le Comité Stratégique SERAFIN-PH du 13 février 2023 a ensuite permis à la ministre déléguée aux personnes en situation de handicap de définir la feuille de route 2023 – résolument tournée vers la mise en œuvre de la réforme – et d’apporter des orientations complémentaires, en lien avec les travaux de la CNH :
- le déploiement de la réforme doit soutenir la transformation de l’offre d’accompagnement et de soins coordonnées par les établissements et services médico-sociaux ;
- les outils de recueil des données exploitées dans l’équation tarifaire doivent être pris en compte dans les travaux de conception et de déploiement du DUI portés par le programme ESMS Numérique (DNS-CNSA).
Le COSTRAT de février 2023 a été l’occasion pour la Ministre d’annoncer un déploiement progressif de la réforme, par vagues, en commençant par les établissements et services médico-sociaux accompagnant des enfants et jeunes adultes en situation de handicap.
Suite au comité stratégique, une équipe resserrée CNSA-ATIH-DGCS a mené des travaux d’élaboration du modèle tarifaire en proposant, en Groupe de travail national (GTN) SERAFIN-PH de juillet 2023, les principaux discriminants de coûts permettant de bâtir un modèle avec des variantes, fondées sur une part socle plus ou moins large et plusieurs compartiments, et en définissant les principaux sous-jacents et en calculant les hiérarchies de coûts relatifs permettant de déterminer les forfaits.
En 2023 et 2024, le modèle s’est progressivement consolidé, il a été présenté en mode itératif au GTN et suivi par le cabinet ministériel.
Le printemps 2025 a été l’occasion de procéder à la collecte de données médico-économiques de l’ensemble des établissements pour enfants en situation de handicap, soit plus de 3 000 structures concernées sur l’ensemble du territoire national. Les établissements ont répondu massivement à ce recueil, grâce à l’implication des fédérations et à une mobilisation décisive des agences régionales de santé. Avec 88% des ESMS répondants, représentant 90 % des solutions installées, le recueil 2025 constitue un socle solide pour alimenter les simulations du modèle.
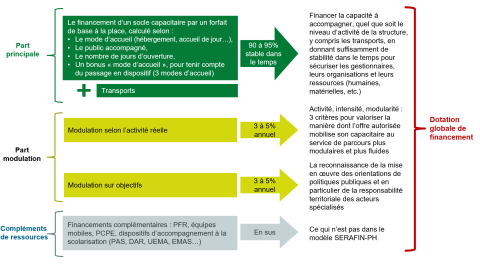
Lors du Comité stratégique de juillet 2025, la ministre déléguée aux personnes en situation de handicap a eu l’occasion de souligner la qualité des travaux menés par les acteurs du secteur afin d’approfondir les modalités de calcul des différents compartiments de la dotation qui se voient confirmés par l’analyse des résultats du recueil. Le modèle est ainsi composé de plusieurs compartiments, permettant d’établir la dotation. Ces compartiments sont fongibles : l’ESMS perçoit une dotation unique, qu’il utilise selon ce qui est le plus pertinent pour lui. Ainsi, les compartiments sont les suivants :
- d’une part principale qui finance :
- un socle capacitaire caractérisé par un forfait de base auquel s’appliquent plusieurs coefficients multiplicateurs en fonction du mode d’accueil (hébergement, accueil de jour, milieu ordinaire…), du public accompagné (type de déficience…), du nombre de jours d’ouverture. Un bonus « mode d’accueil » vient par ailleurs s’ajouter pour les ESMS disposant d’au moins 3 modes d’accueil (hébergement, accueil de jour, milieu ordinaire) afin d’accompagner le fonctionnement en mode dispositif ;
- une part transports finançant le coût des transports de la structure.
- d’une part modulation composée de deux compartiments :
- une modulation activité réelle qui vient, dans certains cas spécifiques, abonder la part principale, en prenant en compte le niveau d’activité, d’intensité et de modularité de la file active de l’ESMS ;
- une modulation sur objectifs qui, elle, vient financer l’investissement de l’ESMS, à l’échelle de son territoire d’intervention, dans la mise œuvre des politiques publiques.
- enfin, il convient de noter que certains financements portés par les ESMS ne sont pour le moment pas intégrés au périmètre de la réforme. Leur financement est ainsi maintenu en l’état. Il s’agit notamment des équipes mobiles, des dispositifs d’appui à la scolarisation (PAS, DAR, UEMA…) ou bien encore aux plateformes de répit.
Les prochaines échéances
2026 : année blanche pour le déploiement du modèle
Dans la continuité des travaux engagés, l’année 2026 marquera une étape décisive dans la consolidation et la préparation du déploiement du modèle de financement SERAFIN-PH.
Les équipes de la CNSA, de la DGCS et de l’ATIH, en lien étroit avec les acteurs du secteur, finaliseront les travaux de simulation afin de garantir la robustesse du modèle et d’arrêter l’ensemble des paramètres.
Un recueil ciblé, tel qu’il sera conduit ensuite annuellement en prévision de la tarification, sera organisé entre mars et mai 2026 à l’aide d’une application SERAFIN-PH dans Sidoba pour fiabiliser les informations et compléter par quelques indicateurs qui n’étaient pas collectés jusqu’à présent, dans la perspective du déploiement du modèle en 2027.
Afin d'aider les ESMS et ARS dans les différentes étapes de ce recueil, des tutoriels et outils sont mis à disposition :
- Accéder à la documentation SERAFIN-PH pour les ARS
- Accéder à la documentation SERAFIN-PH pour les ESMS
- Accéder à la documentation SERAFIN-PH pour les éditeurs
2027 et années suivantes : déploiement progressive du modèle
A compter du 1er janvier 2027, la réforme entre dans sa phase de déploiement opérationnel pour une période de convergence prévue sur 8 ans.
La CNSA accompagnera les acteurs dans cette phase de transition, en mobilisant des ressources pédagogiques, des outils numériques et un appui méthodologique renforcé. L’objectif est de garantir une montée en charge progressive, sécurisée et équitable, en tenant compte des spécificités des publics accompagnés et des organisations en place. Ce calendrier ambitieux s’inscrit dans une volonté partagée de transformation du secteur médico-social, au service d’un accompagnement plus juste, plus lisible et adapté aux besoins des enfants en situation de handicap.
Les nomenclatures des besoins et des prestations
Les nomenclatures des besoins et des prestations contribuent à mieux décrire les besoins des personnes en situation de handicap et les réponses apportées par les établissements et services médico-sociaux. Elles permettent, par un langage commun à tous les acteurs, de personnaliser l’accompagnement dans un cadre partenarial et modulaire. Consultez le guide descriptif des nomenclatures détaillées des besoins et prestations (pdf, 1,93Mo) et la description des nomenclatures en facile à lire et à comprendre (pdf, 1,54 Mo).
Les nomenclatures des besoins et des prestations ont été coconstruites par l’ensemble des représentants siégeant au sein du Groupe technique nationale (GTN) du projet SERAFIN-PH. Pour les élaborer, le GTN s’est appuyé notamment sur la Classification internationale du fonctionnement, du handicap et de la santé (CIF) et sur l’outil national qui en découle : le Guide d’évaluation des besoins de compensation des personnes handicapées.
Ces nomenclatures visent deux objectifs distincts :
- elles sont utilisées dans le cadre des travaux relatifs à la connaissance des coûts (phase 1 du projet SERAFIN-PH) ;
- mais plus largement, dans la mise en œuvre de la politique du handicap et de la transformation de l’offre d’accompagnement, dans une visée descriptive :
- au niveau national, en étant incrémentées dans les principaux outils et systèmes d’information nationaux du secteur médico-social (répertoire opérationnel des ressources, tableau de bord de la performance, système d’information des MDPH) ;
- par des acteurs locaux qui s’en sont emparés pour divers objectifs.
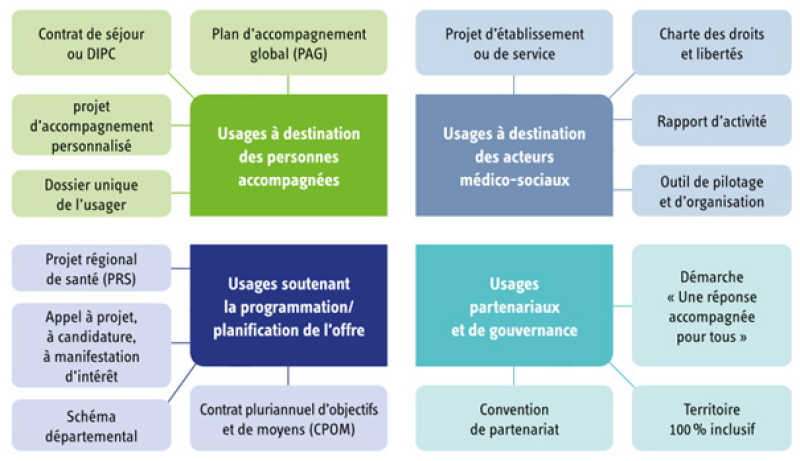
Ainsi, les nomenclatures peuvent être utilisées par :
- des personnes accompagnées (projets personnalisés, dossiers uniques, etc.),
- des acteurs médico-sociaux (projets de service, rapports d’activité, etc.),
- de la programmation de l’offre (projets régionaux de santé [PRS], schémas départementaux, appels à candidatures, CPOM, etc.),
- des partenariats institutionnels (pilotages « territoires 100% inclusifs », démarche réponse accompagnée pour tous, etc.).
Un guide sur les usages des nomenclatures des besoins et des prestations
Fin 2020, la CNSA a publié un guide sur les usages qualitatifs des nomenclatures des besoins et des prestations (pdf, 993 Ko). Ce guide s’adresse à tous les utilisateurs potentiels des nomenclatures : professionnels médico-sociaux, professionnels et décideurs de la programmation et de la planification d’une offre d’accompagnement, personnes handicapées, associations…
Il promeut les bonnes pratiques d’utilisation des nomenclatures. Il propose notamment des fiches illustrant les usages possibles des nomenclatures.
Un kit pédagogique pour former aux nomenclatures des besoins et des prestations est disponible
La CNSA, appuyée par le réseau UNIOPSS-URIOPSS, a réalisé un kit pédagogique sur les nomenclatures des besoins des personnes en situation de handicap et les prestations répondant à ces besoins ainsi que sur leurs usages qualitatifs. Ce kit peut être utilisé par et pour toute personne en situation de vulnérabilité, notamment en situation de handicap. Il propose 3 parcours de formation : un parcours destiné aux professionnels de l’accompagnement, un parcours destiné à un plus large public, et un parcours transcrit en « facile à lire et à comprendre ».
Le kit pédagogique s’adresse à un public large et hétérogène : formateurs, gestionnaires et directeurs d’établissements et services médico-sociaux, professionnels de l’accompagnement et des maisons départementales des personnes handicapées ou maisons de l’autonomie, personnel des agences régionales de santé et des conseils départementaux, personnes en situation de vulnérabilité - notamment de handicap -, proches aidants, mandataires judiciaires, associations représentatives de personnes, etc.
Son objectif : permettre à chacun de comprendre et de s’approprier les nomenclatures des besoins et des prestations qui ont vocation à constituer un langage commun à tous les acteurs, pour personnaliser l’accompagnement dans un cadre partenarial. Elles doivent également permettre de renforcer l’autodétermination des personnes accompagnées dans l’expression de leurs projets d’accompagnement, et d’améliorer en continu la qualité des prestations qu’elles reçoivent.

